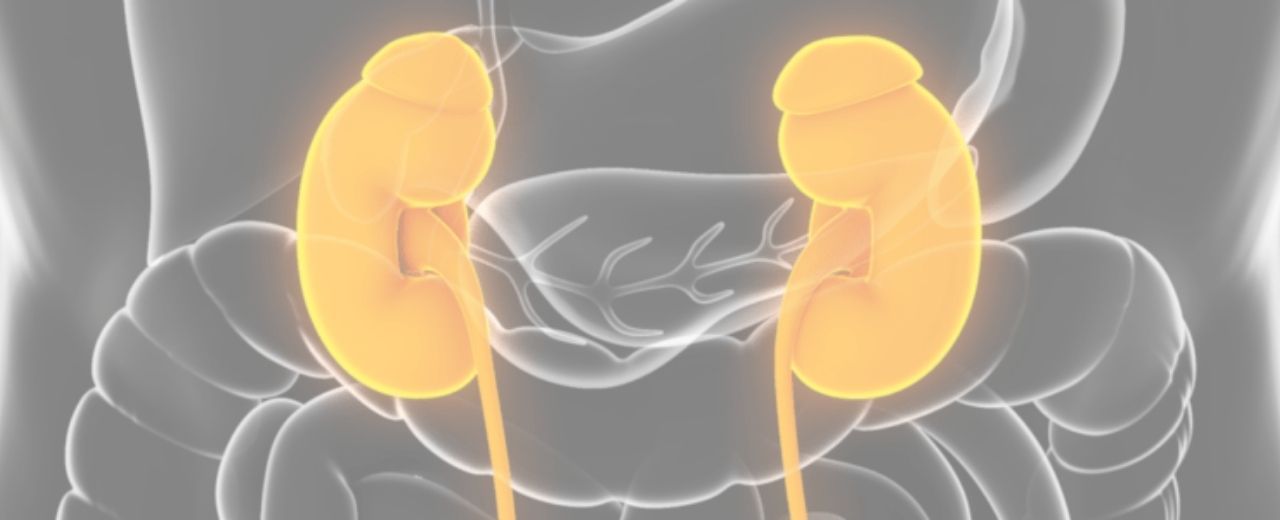
Diagnóstico genético de enfermedades renales
Las nefropatías hereditarias están más presentes en la práctica clínica diaria debido a los avances en el diagnóstico de las tecnologías genómicas y los nuevos tratamientos disponibles. Aunque la base del diagnóstico se realiza a partir de un adecuado enfoque clínico que nos permita sospecharlas. Debido a su baja prevalencia y poco conocimiento sobre las mismas por parte del especialista, son patologías infradiagnosticadas. Por eso, debe haber una conexión interhospitalaria de estas enfermedades y un equipo multidisciplinar formado por Nefrología, Pediatría, Radiología, Genética y otras especialidades. El desarrollo de la genética molecular ha identificado nuevas dianas terapéuticas para conseguir un tratamiento de muchas de ellas, que antes no existía.
En 1985 se localiza el primer gen causante de la Poliquistosis Renal Autosómica Dominante que es la enfermedad renal hereditaria más frecuente. Su prevalencia es de 1/1.000-1/2.000 y es la nefropatía subyacente en el 6-10% de paciente en terapia renal sustitutiva (TRS)
El resto de enfermedades renales hereditarias son enfermedades raras o minoritarias, es decir, tienen una prevalencia menor a 5 casos / 10.000 habitantes. Aunque si las consideramos en su conjunto, constituyen del 10% al 15% de la etiología de los pacientes que inician terapia renal sustitutiva. En los pacientes pediátricos esta prevalencia puede aumentar hasta casi el 20%.
Tipos de enfermedades renales hereditarias
Ante la sospecha de una nefropatía familiar se debe recoger los datos que identifiquen el tipo de lesión renal. En la mayoría de los casos una analítica de sangre completa y un análisis de orina, junto con una ecografía renal será suficiente para clasificar las ERH en los siguientes patrones: glomerular, tubular, intersticial, quístico o sindrómico.
Patrón glomerular: puede ser debido a la mutación de proteínas implicadas en estructura de la membrana basal glomerular, se altera inicialmente el glomérulo. Clínicamente se caracteriza por proteinuria y/o microhematuria. La proteinuria es, principalmente, albuminuria y puede llegar a rango nefrótico. En la citología de orina encontraremos hematíes dismórficos. Ejemplo: glomerulosclerosis, focal segmental, síndrome nefrótico.
Patrón quístico: la mutación afecta a las proteínas estructurales de la célula tubular, sobre todo, las localizadas en los cilios (ciliopatías). Se caracteriza por un deterioro progresivo de la función renal junto al hallazgo ecográfico de quistes renales bilaterales y múltiples. El análisis urinario es normal, no suele existir microhematuria ni proteinuria, excepto en fases avanzadas de la enfermedad. Ejemplo: poliquistosis renal, nefronoptisis, enfermedad renal quística medular.
Tubulopatías: se ven afectados o bien la formación de los túbulos renales en sí mismos o las proteínas transportadoras de la célula tubular, encargadas de la reabsorción tubular. Se caracterizan por la alteración de la reabsorción tubular de sustancias de bajo peso molecular (iones, glucosa o aminoácidos), que suelen disminuir en sangre y aumentar en orina. Aunque puede haber otros hallazgos propios de cada enfermedad. Ejemplo: disgenesia tubular renal, acidosis tubular renal, cistinuria, hipomagnesemia, hiperoxaliuria, síndrome de Bartter, y síndrome de Gitelman.
Intersticiales: se produce una fibrosis tubulointersticial progresiva con glomérulos indemnes. Cursa con insuficiencia renal de lenta progresión sin hematuria ni proteinuria. Ejemplo: Nefropatía intersticial autosómica dominante.
Síndromes: La proteína mutada está relacionada con una función sistémica, por lo que la patogenia se produce en diferentes tejidos. Son síndromes hereditarios, donde la nefropatía se engloba en una importante afectación multiorgánica. A nivel renal puede haber quistes, malformaciones renales y/o alteración de la función renal. Es preciso realizar una exploración física muy detallada para detectar dismorfias y manifestaciones extrarrenales. Algunos de estos síndromes se diagnostican por una serie de criterios clínicos definidos que lo identifican, sin ser necesario el estudio genético.
Ejemplos: Síndrome de Alport, Esclerosis Tuberosa, Hélix, Smith-Lemli-Opitz, CAKUT, Fanconi, Fabry, Beckwith-Wiedemann Bardet-Biedl, Senior-Loken, Meckel, Pierson, HUPRA, Liddle Frasier, Bartter, Gitelman y Síndrome hemolítico urémico.
Consulta nuestra prueba genética para la ayuda al diagnóstico de enfermedades renales:
¿Necesitas preguntarnos por esta prueba? No dudes en ponerte en contacto.
Correo electrónico: info@genome4care.com